La Sclerosi Laterale Amiotrofica (SLA)
La Sclerosi Laterale Amiotrofica![]() , nota agli sportivi anche come Morbo di Gerigh, è la forma più comune delle malattie degenerative neuromuscolari, caratterizzate, cioè, dalla morte di una particolare popolazione di cellule nervose, dette motoneuroni.
, nota agli sportivi anche come Morbo di Gerigh, è la forma più comune delle malattie degenerative neuromuscolari, caratterizzate, cioè, dalla morte di una particolare popolazione di cellule nervose, dette motoneuroni.
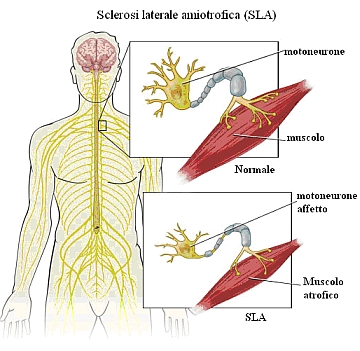 Fig. 1: Effetti della malattia sul funzionamento dei motoneuroni |
A differenza delle altre malattie neurodegenerative, i pazienti affetti da SLA non sembrano avere alcuna alterazione delle capacità cognitive, intellettive, sensoriali e sessuali.
Chi viene colpito?
La SLA è una patologia rara con un’incidenza di circa 1-3 casi ogni 100.000 individui colpiti ogni anno. Interessa quasi allo stesso modo individui di tutte le razze e in genere si manifesta prevalentemente nella fascia di età tra i 40 e i 60 anni, anche se molto spesso possono ammalarsi soggetti anche più giovani.
Nell’oltre 90% dei casi, la SLA si manifesta in forma sporadica, cioè senza alcuna ereditarietà familiare e sembra non essere associata ad alcun fattore di rischio noto.
La restante porzione della casistica sembra avere una chiara connotazione genetica, a causa della chiara familiarità dovuta alla condivisione, tra diversi membri della famiglia di una mutazione in qualche gene responsabile. Ad oggi in molte di queste famiglie è stato possibile isolare difetti genetici nel gene SOD1, che codifica per un enzima, la superossido dismutasi.
Cosa causa la SLA?
Il primo meccanismo proposto per spiegare la morte dei motoneuroni è nato dall’osservazione, già negli anni 90, che in molti casi di SLA familiare, i pazienti avessero mutazioni di SOD1. Come conseguenza dell’alterazione del sistema antiossidante della cellula ci sarebbe, appunto, un danno ossidativo delle strutture cellulari. Studi su modelli animali, come topi in cui sono state riprodotte mutazioni di questo gene, hanno dato valore a questo processo ritenuto più comune di patogenesi.
Diversi recenti studi hanno posto l’attenzione sul ruolo del neurotrasmettitore Glutammato![]() nella degenerazione. Gli scienziati hanno visto che i pazienti affetti hanno livelli più alti di questa molecola nel siero e nel liquido spinale rispetto agli individui sani. Esperimenti di laboratorio hanno dimostrato come l’eccessiva e duratura esposizione dei neuroni motori al glutammato ne induca la morte. Pertanto resta da capire cosa provochi tale sovradosaggio e in che modo il glutammato manifesti la sua tossicità.
nella degenerazione. Gli scienziati hanno visto che i pazienti affetti hanno livelli più alti di questa molecola nel siero e nel liquido spinale rispetto agli individui sani. Esperimenti di laboratorio hanno dimostrato come l’eccessiva e duratura esposizione dei neuroni motori al glutammato ne induca la morte. Pertanto resta da capire cosa provochi tale sovradosaggio e in che modo il glutammato manifesti la sua tossicità.
Secondo ipotesi più recenti è possibile che in alcuni casi possa essere avviata contro questi neuroni una risposta autoimmune, tramite produzione di auto-anticorpi che, diretti contro la superficie di queste cellule, possano impedire, direttamente o indirettamente, la trasmissione dell’impulso nervoso verso i muscoli.
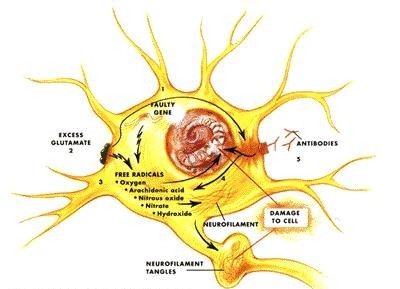
Fig. 2: Rappresentazione grafica dei principali meccanismi di degenerazione dei motoneuroni.
La SLA e il mondo del calcio
 Fig. 3: Una famosa foto dell’ex calciatore Stefano Borgonuovo, affetto da SLA, accompagnato dal suo ex compagno di squadra, Roberto Baggio su un campo di calcio. |
Negli ultimi anni è stata focalizzata l’attenzione dell’opinione pubblica sulla SLA per la sua aumentata incidenza tra calciatori e sportivi. E’ stato calcolato come tra i calciatori ci sia un livello di incidenza di 24 volte superiore a quello della popolazione totale, testimoniato dal fatto che i casi riportati sono stati 43 su 30.000 calciatori presi in esame dal 2004 al 2008. (http://it.wikipedia.org/wiki/Calcio_e_SLA per un breve elenco giocatori colpiti).
Non è stato ancora chiarita la causa comune tra questi episodi frequenti. Diverse ipotesi patogenetiche fanno riferimento alla possibilità che traumi, attività agonistica eccessiva, o l’esposizione a fattori ambientali tossici o contagiosi possano giocare un ruolo importante nell’istaurarsi della patologia, ma per nessuno di questi ci sono, ad oggi, chiare evidenze sperimentali.
Come viene diagnosticata?
Nessun test può fornire una diagnosi definitiva di SLA, benché la presenza di segni di danno ai motoneuroni superiori ed inferiori in un singolo arto è fortemente indicativa. La diagnosi di SLA è basata principalmente sui sintomi e sui segni che il medico osserva nel paziente e da una serie di test che servono per escludere altre malattie. I medici esaminano la storia medica completa del paziente e di solito conducono esami neurologici a intervalli regolari per valutare se sintomi come la debolezza muscolare, l' atrofia di muscoli, la iper-reflessia e la spasticità stiano diventando progressivamente peggiori. Tra i test per la valutazione del funzionamento muscolare c’è l'elettromiografia![]() , un test che ne rileva l’attività elettrica, oppure la valutazione della velocità di conduzione del nervo per fare diagnosi differenziale con altre miopatie.
, un test che ne rileva l’attività elettrica, oppure la valutazione della velocità di conduzione del nervo per fare diagnosi differenziale con altre miopatie.
Recentemente è stato visto come nel liquor cefalorachidiano![]() dei pazienti affetti ci sia un livello molto basso di tre diverse proteine rispetto a soggetti normali, che pertanto potrebbero essere usate come marcatori per una diagnosi diretta.
dei pazienti affetti ci sia un livello molto basso di tre diverse proteine rispetto a soggetti normali, che pertanto potrebbero essere usate come marcatori per una diagnosi diretta.
Come si tratta questa malattia?
Qualunque sia il meccanismo responsabile della malattia, il decorso è del tutto irreversibile e non ci sono cure che permettano di bloccare il processo degenerativo. Solo da poco tempo è stato approvato un farmaco, il riluzolo, che, riducendo i livelli di rilascio di glutammato, può rallentare la sua azione tossica sulle cellule e arrivare a prolungare, seppur di poco, la vita dei pazienti. Finora è l’unico farmaco in grado di agire sulla patogenesi. Altri interventi possono soltanto aiutare i pazienti a rallentare la comparsa dei sintomi.